Sie kommen nach einer anstrengenden Schicht nach Hause, setzen sich kurz auf die Bettkante und merken plötzlich: Ihr Herz schlägt viel zu schnell. Die Hände sind feucht. Der Brustkorb fühlt sich eng an. Gleichzeitig kreisen die Gedanken weiter um den Patienten, das Klingeln, die unterbesetzte Übergabe, den Konflikt im Team. Viele Pflegekräfte kennen solche Momente und erschrecken, weil der Körper reagiert, als wäre unmittelbare Gefahr da.
Genau das macht das Thema nervenzusammenbruch körperliche symptome so belastend. Es fühlt sich nicht wie „nur Stress“ an. Es fühlt sich körperlich an. Echt. Bedrohlich. Und oft auch beschämend, weil Betroffene im Beruf gewohnt sind, weiterzufunktionieren.
Als jemand, der seit Jahren mit Menschen im Pflegeumfeld arbeitet, sage ich Ihnen klar: Solche Reaktionen sind kein persönliches Versagen. Der Körper zieht manchmal die Notbremse, wenn Belastung zu lange ignoriert oder zu groß geworden ist. Gerade in einem Umfeld mit Zeitdruck, Schichtbelastung, Personalknappheit und hoher emotionaler Verantwortung ist das kein Randthema, sondern Alltag. Wer die strukturellen Ursachen besser verstehen möchte, findet im Beitrag zu Lösungen gegen den Pflegenotstand viele Zusammenhänge, die hinter dieser Daueranspannung stehen.
Wenn Angehörige so etwas miterleben, deuten sie es oft falsch. Manche denken an einen Herzinfarkt. Andere sagen vorschnell: „Du musst dich einfach mal ausruhen.“ Beides greift zu kurz. Der Körper sendet Signale, die ernst genommen werden müssen, auch wenn am Ende keine akute organische Ursache dahintersteht.
Merksatz: Wenn seelische Überlastung den Körper übernimmt, spricht der Organismus oft früher und deutlicher als die betroffene Person selbst.
Wenn der Körper die Notbremse zieht
Eine Pflegekraft kann stundenlang funktionieren und dann scheinbar aus dem Nichts einbrechen. Nicht unbedingt mit lautem Weinen oder einem dramatischen Zusammenbruch. Manchmal beginnt es mit Herzrasen auf dem Heimweg, Zittern beim Schlüsselaufschließen oder dem Gefühl, nicht tief genug Luft zu bekommen.
Im Pflegealltag ist die Schwelle zur Überlastung oft unsichtbar. Sie versorgen Menschen, treffen schnelle Entscheidungen, tragen Verantwortung und stellen die eigenen Bedürfnisse hinten an. Der Körper macht das eine Zeit lang mit. Irgendwann gelingt das nicht mehr.
Viele Betroffene sagen später Sätze wie: „Ich dachte, ich sei einfach nur müde“ oder „Ich habe die Signale weggedrückt“. Genau deshalb lohnt es sich, die körperlichen Warnzeichen ernst zu nehmen. Nicht erst dann, wenn gar nichts mehr geht.
Dazu gehört auch, dass Angehörige und Kolleginnen und Kollegen genauer hinsehen. Wer sonst zuverlässig, belastbar und ruhig ist, zeigt Überforderung oft nicht offen. Dann fallen eher kleine Veränderungen auf: ein fahriger Blick, häufiges Seufzen, Vergesslichkeit, ungewöhnliche Gereiztheit oder das ständige Festhalten an Kaffee, Schmerztabletten oder Schlafhilfen.
- Nach der Schicht Herzrasen: Das wird häufig als Kreislaufproblem abgetan, kann aber ein Stresssignal sein.
- Plötzliche Brustenge: Viele erschrecken darüber besonders, weil sie an das Herz denken.
- Schweißausbrüche ohne Anstrengung: Auch das kann in eine akute Stressreaktion passen.
- Innere Unruhe trotz Erschöpfung: Der Körper ist leer, das System läuft trotzdem auf Alarm.
Wer diese Signale versteht, gewinnt Handlungsfähigkeit zurück. Nicht alles ist sofort ein Nervenzusammenbruch. Aber vieles ist ein klarer Hinweis, dass Belastung die Grenze erreicht hat.
Was ist ein Nervenzusammenbruch wirklich
Eine Pflegekraft kommt aus der Spätschicht, setzt sich zu Hause auf die Bettkante und merkt: Der Körper ist da, aber die Steuerung fühlt sich weg an. Der Kopf springt, die Hände sind unruhig, selbst kleine Entscheidungen wirken zu groß. Genau so beschreiben viele Menschen das, was umgangssprachlich ein Nervenzusammenbruch genannt wird.
Der Ausdruck ist kein offizieller Diagnosename. Im Alltag meint er einen Punkt, an dem ein Mensch Belastung nicht mehr ausreichend regulieren kann. Das betrifft nicht nur Gefühle, sondern auch Aufmerksamkeit, Schlaf, Antrieb, Körperwahrnehmung und die Fähigkeit, den Tag geordnet zu bewältigen. Die American Psychological Association beschreibt den Begriff ebenfalls als umgangssprachliche Bezeichnung für eine Phase intensiver seelischer Überforderung, die das alltägliche Funktionieren deutlich beeinträchtigen kann.
Was damit im Pflegealltag gemeint ist
Im Pflegeberuf entsteht dieser Zustand selten aus dem Nichts. Häufig ist er das Ergebnis vieler Schichten unter Druck, zu wenig Erholung, moralischer Belastung und dem ständigen Anspruch, auch dann noch ruhig und verlässlich zu wirken, wenn die eigenen Reserven schon aufgebraucht sind.
Das Nervensystem arbeitet dabei wie eine Sicherung. Es kann hohe Lasten eine Zeit lang tragen. Wird die Überlastung zu groß oder zu lang, schaltet es nicht sauber weiter, sondern gerät in einen Krisenmodus. Dann greifen die gewohnten Strategien nicht mehr. Jemand, der sonst organisiert, belastbar und schnell im Denken ist, verliert plötzlich genau diese Fähigkeiten.
Im Team zeigt sich das oft unspektakulär und gerade deshalb leicht übersehbar. Eine erfahrene Kollegin braucht ungewöhnlich lange für einfache Absprachen. Ein sonst geduldiger Pfleger reagiert scharf auf eine Routinefrage. Eine Angehörige merkt, dass die betroffene Person nach der Arbeit nur noch starrt, statt herunterzufahren.
Warum der Begriff trotzdem nützlich ist
Auch ohne offiziellen Diagnosecode hilft der Begriff, ein reales Problem zu benennen. Er beschreibt keinen Charakterfehler und keine mangelnde Belastbarkeit. Er beschreibt eine Überforderungsreaktion, bei der Psyche und Körper gleichzeitig an ihre Grenze geraten.
Für Pflegekräfte ist diese Einordnung besonders wichtig, weil das Umfeld Zusammenreißen oft belohnt. Wer trotz Überlastung weiterarbeitet, gilt schnell als engagiert. Wer rechtzeitig stoppt, fühlt sich dagegen nicht selten schuldig. Genau das verzögert Hilfe.
Darum sollte die Frage nicht lauten: "Stelle ich mich an?" Sinnvoller ist: "Welche Signale zeigt mein System gerade, und was brauche ich, bevor daraus eine ernste Krise wird?"
Was viele darunter missverstehen
Ein Nervenzusammenbruch ist nicht immer der sichtbare dramatische Zusammenbruch mit Weinen, Zittern oder kompletter Handlungsunfähigkeit. Manche Menschen funktionieren nach außen weiter, aber nur noch mit enormem innerem Kraftaufwand. Andere kippen innerhalb kurzer Zeit in einen Zustand, in dem Denken, Entscheiden und Regulieren kaum noch möglich sind.
Beides kann derselben Grunddynamik folgen. Das System ist überlastet.
Deshalb lohnt es sich, frühe körpernahe Zeichen mitzudenken, etwa anhaltende Anspannung, Schlafstörungen, Druck im Kopf oder stressbedingte Schmerzen. Wer häufiger unter solchen Beschwerden leidet, findet im Beitrag zu Hilfe bei Spannungskopfschmerzen unter Stress im Alltag eine passende Ergänzung.
Wenn Sie besser verstehen möchten, wie sich ein überreiztes System nach längerer Belastung wieder beruhigen kann, bietet der Beitrag Nervensysteme stärken nach toxischem Stress einen hilfreichen ergänzenden Blickwinkel.
Der wichtigste Punkt bleibt: Ein Nervenzusammenbruch ist kein unscharfes Drama-Wort, sondern ein Warnsignal für eine echte Krise. Wer das früh erkennt, kann eher gegensteuern. Im Pflegealltag heißt das nicht nur, die einzelne Person zu entlasten, sondern auch Arbeitsbedingungen ernsthaft zu verbessern. Fehlende Pausen, chronische Unterbesetzung und dauernde Grenzerfahrungen sind kein persönliches Versagen. Sie sind Mitursachen.
Die körperlichen Alarmsignale im Detail
Eine Pflegekraft beendet den Frühdienst, setzt sich ins Auto und merkt plötzlich: Das Herz hämmert, die Hände sind feucht, der Magen zieht sich zusammen, der Kopf wird eng. Viele suchen in so einem Moment zuerst nach einer rein körperlichen Ursache. Das ist verständlich. Der Körper meldet sich ja laut.

Was im Körper passiert
Unter extremer Dauerbelastung schaltet das Stresssystem auf Alarm. Das vegetative Nervensystem arbeitet dann wie eine Station, in der dauerhaft der Notruf klingelt. Puls, Atmung, Muskelspannung, Verdauung und Aufmerksamkeit werden nicht mehr sauber heruntergeregelt.
Für Pflegekräfte ist das besonders nachvollziehbar. Der Auslöser ist oft nicht ein einzelner Schock, sondern eine Kette aus Unterbesetzung, Zeitdruck, Verantwortung, Konflikten mit Angehörigen und dem ständigen Wechsel zwischen Anspannung und Funktionieren. Der Körper reagiert darauf, als wäre Gefahr unmittelbar und ohne Pause vorhanden.
Herz und Kreislauf
Herzbeschwerden sind oft das Signal, das Betroffene am meisten erschreckt. Das Gefühl reicht von starkem Herzklopfen bis zu Druck in der Brust oder einem plötzlich hochschießenden Puls in Ruhe.
Typische Alarmsignale sind:
- Herzrasen: Der Puls steigt deutlich, obwohl Sie sitzen oder nur wenig belastet sind.
- Brustdruck oder Brustschmerz: Das muss medizinisch abgeklärt werden, besonders wenn Unsicherheit besteht.
- Blutdruckanstieg: Der Körper steht unter Spannung und hält den inneren Alarm aufrecht.
- Schwindel oder Benommenheit: Kreislauf und Atmung geraten aus dem Takt.
Gerade im Pflegealltag werden solche Zeichen oft bagatellisiert. Kolleginnen und Kollegen sagen dann, es liege nur an der Schicht oder an zu wenig Schlaf. Beides kann mitwirken. Es ersetzt aber keine Abklärung, wenn Beschwerden neu, stark oder wiederholt auftreten.
Vegetative Reaktionen
Das autonome Nervensystem steuert viele Abläufe, die sonst im Hintergrund laufen. Unter Dauerstress wird diese Feinabstimmung grob und unruhig. Das zeigt sich oft mitten in scheinbar normalen Situationen, etwa beim Stellen von Medikamenten, beim Schreiben der Doku oder kurz vor der Übergabe.
Häufig sind dann mehrere dieser Beschwerden gleichzeitig vorhanden:
- Schweißausbrüche
- Zittern
- Mundtrockenheit
- Übelkeit oder flauer Magen
- Kälte- oder Hitzegefühle
- innere Unruhe
- flache, hastige Atmung
Solche Reaktionen sind keine Einbildung und kein Zeichen von mangelnder Belastbarkeit. Sie zeigen, dass das Regelsystem übersteuert. Wer beruflich gewohnt ist, unter Druck weiterzufunktionieren, übersieht das leicht.
Praxisregel: Treten mehrere dieser Signale zusammen auf und beruhigen sich nicht nach einer echten Pause, ist Weiterarbeiten kein Beweis von Stärke, sondern ein Risiko.
Kopf, Muskeln und Leistungsfähigkeit
Stress bleibt nicht bei Herz und Kreislauf stehen. Er greift auch in Wahrnehmung, Muskeltonus und Denken ein. Viele beschreiben das wie einen Körper, der gleichzeitig unter Strom und erschöpft ist.
Im Dienst kann sich das so zeigen:
| Bereich | Mögliche Beobachtung im Alltag |
|---|---|
| Konzentration | Sie lesen eine Anordnung mehrfach und sind trotzdem unsicher |
| Denken | Entscheidungen dauern länger als sonst |
| Wahrnehmung | Geräusche, Licht oder Ansprache wirken schneller zu viel |
| Muskeln | Nacken, Kiefer oder Schultern bleiben hart angespannt |
| Leistungsfähigkeit | Routinen kosten plötzlich unverhältnismäßig viel Kraft |
Kopfdruck und stressbedingte Schmerzen passen oft in dieses Bild. Wer das von sich kennt, findet im Beitrag zu Spannungskopfschmerzen bei Stress und was konkret helfen kann eine sinnvolle Ergänzung.
Warum diese Signale im Pflegeberuf oft spät ernst genommen werden
Pflegekräfte sind trainiert, auf andere zu achten. Der eigene Körper wird dabei schnell zur Nebensache. Genau darin liegt die Gefahr. Wer Alarmzeichen routiniert übergeht, verschiebt die Grenze immer weiter, bis der Organismus sie selbst setzt.
Angehörige deuten das oft falsch. Sie sehen Gereiztheit, Rückzug oder Erschöpfung, aber nicht die körperliche Überlastung dahinter. Auch deshalb hilft Aufklärung im privaten und beruflichen Umfeld. Für Teams und Einrichtungen können gut aufbereitete Tipps für psychische Gesundheit am Arbeitsplatz ein erster Anstoß sein. Dauerhafte Entlastung entsteht aber erst, wenn Dienstplanung, Pausen, Personaldecke und Führung mitgedacht werden.
Zur Veranschaulichung kann dieses kurze Video hilfreich sein:
Die wichtigste Botschaft lautet: nervenzusammenbruch körperliche symptome sind gut beobachtbare Stresssignale eines überlasteten Systems. Wer sie früh erkennt, kann medizinische Hilfe holen, Belastung reduzieren und im Pflegealltag rechtzeitig gegensteuern.
Der stille Nervenzusammenbruch und frühe Warnzeichen
Die meisten Menschen stellen sich einen Nervenzusammenbruch laut und sichtbar vor. Tränen. Zittern. Zusammenbrechen. Das Problem ist: So sieht er oft gerade nicht aus.

Wenn jemand noch funktioniert
Ein kritisches Phänomen ist der stille Nervenzusammenbruch. Laut Vincera Kliniken zum Erkennen eines stillen Nervenzusammenbruchs erscheinen Betroffene nach außen oft funktional, obwohl die psychische Überlastung sich bereits in Konzentrationsstörungen, Gedächtnislücken, chronischen Schlafstörungen und Muskelverspannungen zeigt. Genau diese Frühindikatoren werden leicht übersehen.
Im Pflegealltag ist das besonders tückisch. Die Person kommt pünktlich. Sie arbeitet ihre Schicht. Sie lächelt vielleicht sogar. Und trotzdem ist das System innerlich längst am Anschlag.
Die Warnzeichen, die oft falsch gedeutet werden
Ein stiller Verlauf zeigt sich oft nicht durch einen einzelnen dramatischen Moment, sondern durch ein Muster. Angehörige und Teams deuten diese Veränderungen häufig als schlechte Laune, Vergesslichkeit oder „gerade viel um die Ohren“.
Achten Sie auf diese Hinweise:
- Konzentrationsstörungen: Dokumentation braucht plötzlich deutlich mehr Zeit.
- Gedächtnislücken: Absprachen, Namen oder kleine Routinen gehen verloren.
- Chronische Schlafprobleme: Einschlafen klappt nicht, Durchschlafen ebenso wenig.
- Muskelverspannungen: Nacken, Schultern und Kiefer bleiben dauerhaft angespannt.
- Rückzug: Gespräche werden kürzer, soziale Kontakte werden vermieden.
Man kann erschöpft sein und trotzdem noch funktionieren. Genau das macht stille Krisen so gefährlich.
Warum gerade Pflegekräfte gefährdet sind
Pflegekräfte sind darin geübt, Bedürfnisse anderer wahrzunehmen und die eigenen zurückzustellen. Das ist fachlich oft hilfreich, persönlich aber riskant. Wer immer wieder über die eigene Grenze geht, bemerkt den Moment des Kippens oft spät.
Dazu kommt ein berufliches Selbstbild, das viele verinnerlicht haben: durchhalten, übernehmen, einspringen, nicht jammern. Das erhöht die Wahrscheinlichkeit, dass Warnzeichen bagatellisiert werden.
Ein weiterer Punkt ist die Umgebung. In Teams mit hoher Belastung fällt schleichende Überforderung weniger auf, weil alle müde wirken. Genau deshalb braucht es bewusste Aufmerksamkeit für frühe Signale und für gesunde Arbeitsgewohnheiten. Ergänzend dazu können alltagstaugliche Tipps für psychische Gesundheit am Arbeitsplatz helfen, die eigene Wahrnehmung zu schärfen.
Wenn Konflikte im Team zusätzlichen Druck erzeugen, lohnt sich auch ein Blick auf den Beitrag Wenn eine Kollegin mich krank macht, weil zwischenmenschliche Belastung stille Krisen oft verstärkt.
Was Angehörige und Kolleginnen tun können
Nicht jede Veränderung bedeutet gleich eine Krise. Aber wiederkehrende kleine Signale sind ernst zu nehmen. Sprechen Sie Beobachtungen ruhig und konkret an.
Hilfreicher als „Du wirkst komisch“ ist zum Beispiel:
- „Ich merke, dass Sie in letzter Zeit sehr wenig schlafen.“
- „Mir fällt auf, dass Sie oft verspannt wirken und kaum abschalten.“
- „Sie müssen das nicht allein tragen.“
Frühes Erkennen schützt. Nicht weil damit alles sofort gelöst ist, sondern weil Hilfe deutlich besser greift, bevor das ganze System kollabiert.
Abgrenzung zu Panikattacke Burnout und Herzinfarkt
Körperliche Stresssymptome machen Angst, weil sie anderen Zuständen ähneln können. Besonders häufig verwechseln Betroffene einen Nervenzusammenbruch mit einer Panikattacke, einem Burnout oder einem Herzinfarkt. Die Unterscheidung ist wichtig, ersetzt aber keine ärztliche Abklärung.
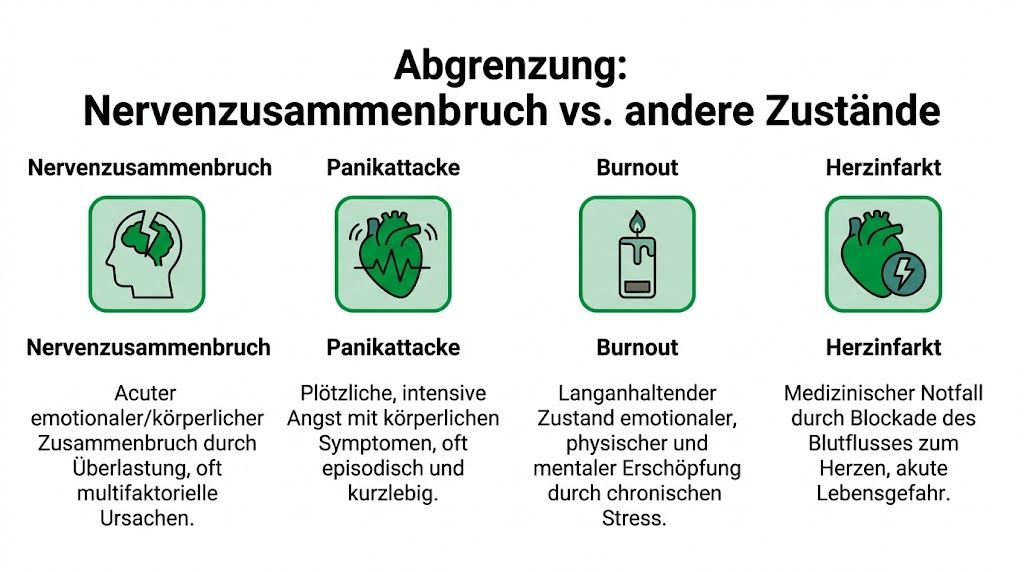
Woran Sie grob unterscheiden können
Die folgende Gegenüberstellung dient der Orientierung im Alltag:
| Zustand | Typischer Kontext | Leitsymptome | Verlauf |
|---|---|---|---|
| Nervenzusammenbruch | Überlastung, akute Krise, psychischer Druck | körperliche Alarmzeichen plus Überforderung, Denk- und Funktionsverlust | kann sich aufstauen oder akut zuspitzen |
| Panikattacke | plötzlich auftretende intensive Angst | starkes Herzklopfen, Atemnot, Todesangst, Kontrollverlustgefühl | meist sehr plötzlich, oft wellenförmig |
| Burnout | anhaltender beruflicher oder emotionaler Stress | tiefe Erschöpfung, Distanzierung, reduzierte Belastbarkeit | schleichender Verlauf |
| Herzinfarkt | akuter medizinischer Notfall | Brustschmerz, Druck, Enge, mögliche Ausstrahlung, Übelkeit, Schwäche | sofort abklärungsbedürftig |
Der heikelste Punkt ist der Herzinfarkt
Brustschmerz, Druckgefühl und Herzrasen dürfen nie vorschnell als „nur Stress“ abgetan werden. Ein Herzinfarkt ist ein medizinischer Notfall. Wenn Beschwerden neu, massiv oder unklar sind, gilt: sofort ärztlich abklären oder den Rettungsdienst rufen.
Das gilt besonders dann, wenn die Person blass wirkt, starke Angst hat, kaum Luft bekommt oder die Schmerzen nicht nachlassen. Auch Pflegekräfte sollten hier bei sich selbst nicht in den Profi-Modus gehen und bagatellisieren.
Bei Brustschmerz und Unsicherheit ist medizinische Abklärung keine Überreaktion, sondern vernünftig.
Panikattacke und Nervenzusammenbruch sind nicht dasselbe
Eine Panikattacke wirkt oft wie ein plötzliches Überrollen durch Angst. Ein Nervenzusammenbruch steht meist stärker im Zusammenhang mit massiver Überlastung und dem Gefühl, insgesamt nicht mehr zu können. Die Übergänge können im Erleben verschwimmen.
Burnout wiederum ist kein einzelner Akutmoment, sondern eher ein Prozess. Viele Menschen in der Pflege bemerken erst spät, dass sie sich seit langem in diese Richtung bewegen. Wer dieses Thema berufsspezifisch besser einordnen möchte, findet im Überblick zu Burnout in der Pflege weitere praxisnahe Gedanken.
Drei einfache Fragen zur ersten Orientierung
Wenn Sie unsicher sind, helfen diese Fragen im ersten Moment:
- Kam das sehr plötzlich oder hat es sich über Tage und Wochen aufgebaut?
- Steht eher Angst im Vordergrund oder eher totale Überforderung und Erschöpfung?
- Gibt es Brustschmerzen oder andere Warnzeichen, die sofort medizinisch abgeklärt werden müssen?
Diese Fragen ersetzen keine Diagnose. Aber sie helfen, die Lage nicht chaotisch zu erleben, sondern geordneter einzuschätzen.
Soforthilfe und professionelle Behandlungswege
Wenn jemand akut in eine Krise gerät, braucht es keine komplizierten Ratschläge. Es braucht Sicherheit, Ruhe und klare nächste Schritte. Entscheidend ist zuerst nicht die perfekte Erklärung, sondern die Stabilisierung.
Was in der akuten Situation hilft
Wenn Sie selbst betroffen sind, versuchen Sie Folgendes:
- Gehen Sie an einen ruhigen Ort. Raus aus Lärm, Reizen und Gesprächen. Der Körper braucht weniger Input.
- Setzen Sie sich hin und orientieren Sie sich. Spüren Sie den Boden unter den Füßen, die Lehne im Rücken, die Temperatur im Raum.
- Atmen Sie bewusst, aber ohne Leistungsdruck. Nicht „perfekt“, sondern langsam und regelmäßig.
- Sagen Sie jemandem, was los ist. Eine Kollegin, ein Angehöriger, eine Vorgesetzte.
- Lassen Sie Brustschmerz, Atemnot oder Kreislaufprobleme medizinisch abklären.
Wenn Sie einer betroffenen Person helfen:
- Bleiben Sie ruhig: Hektik verstärkt die Alarmreaktion.
- Sprechen Sie einfach: kurze Sätze, keine Diskussionen.
- Sorgen Sie für Schutz: hinsetzen, Wasser anbieten, Reize reduzieren.
- Bleiben Sie dabei: nicht allein lassen, wenn die Person stark desorientiert oder sehr erschöpft wirkt.
Sätze wie „Reiß dich zusammen“ oder „Das ist nur Stress“ verschlimmern die Lage oft. Besser ist: „Sie sind gerade nicht allein. Wir gehen das Schritt für Schritt an.“
Was danach professionell wichtig ist
Nach der Akutphase beginnt der Teil, den viele zu schnell überspringen. Nur weil die heftigsten Symptome nachlassen, ist die Krise nicht automatisch verarbeitet. Der Körper kann sich beruhigen, während die Belastung im Hintergrund bestehen bleibt.
Sinnvolle Schritte sind dann:
- ärztliche Abklärung, um organische Ursachen und akute Risiken einzuordnen
- psychotherapeutische Unterstützung, wenn Überlastung, Angst oder Erschöpfung anhalten
- Krankschreibung und Erholung, wenn Arbeitsfähigkeit aktuell nicht gegeben ist
- Belastungsanalyse, also die ehrliche Frage: Was hat zu diesem Zustand geführt?
- alltagsnahe Strategien, zum Beispiel klare Pausen, Schlafhygiene, Reizreduktion und verlässliche Gespräche
Viele Betroffene fühlen sich schuldig, wenn sie ausfallen. Gerade im Pflegebereich ist das sehr verbreitet. Dennoch gilt: Wer eine ernsthafte Stressreaktion ignoriert, riskiert, dass aus einer vorübergehenden Krise ein länger anhaltender Zustand wird.
Erholung ist Teil der Behandlung
Erholung bedeutet nicht nur „zu Hause bleiben“. Es bedeutet, das Nervensystem nicht sofort wieder an dieselbe Grenze zu bringen. Manchmal gehört dazu Abstand vom Dienst, manchmal therapeutische Begleitung, manchmal eine deutliche Veränderung im Alltag.
Wer wissen möchte, warum diese Phase so wichtig ist, findet im Beitrag zur Erholungszeit nach einem Nervenzusammenbruch eine hilfreiche Einordnung.
Professionelle Hilfe ist kein letztes Mittel. Sie ist oft der Punkt, an dem wieder Orientierung entsteht. Und Orientierung senkt Angst.
Prävention speziell für den Pflegealltag
Prävention beginnt nicht mit einer perfekten Morgenroutine. Sie beginnt viel früher. Nämlich bei der Frage, unter welchen Bedingungen Menschen in der Pflege überhaupt gesund arbeiten können.

Selbstfürsorge allein reicht nicht
Achtsamkeit, Bewegung, Pausen und Gespräche sind wichtig. Aber sie genügen nicht, wenn Dienste dauerhaft unplanbar, Teams chronisch unterbesetzt und freie Tage ständig bedroht sind. Viele Ratgeber tun so, als ließe sich extreme Belastung mit etwas mehr Entspannung im Feierabend lösen. Das greift zu kurz.
Pflegekräfte brauchen beides. Persönliche Strategien und ein Umfeld, das Regeneration nicht systematisch unterläuft.
Was im Alltag realistisch schützt
Prävention muss im Schichtsystem machbar sein. Nicht theoretisch, sondern praktisch.
Hilfreich sind vor allem:
- klare Grenzen im Dienst: nicht jede Zusatzaufgabe stillschweigend übernehmen
- kleine feste Regenerationsfenster: trinken, kurz sitzen, einmal bewusst atmen, auch wenn es nur wenige Minuten sind
- verlässliche soziale Anbindung: eine Kollegin, mit der man offen sprechen kann
- frühes Ernstnehmen von Warnzeichen: Schlafprobleme, Verspannungen, Gereiztheit nicht normalisieren
- Nachbesprechung belastender Situationen: besonders nach emotional schweren Diensten
Die Arbeitsbedingungen sind Teil der Prävention
Hier wird oft zu wenig Klartext gesprochen. Schlechte Arbeitsbedingungen machen Menschen nicht automatisch krank, aber sie erhöhen das Risiko, dass Warnzeichen übergangen werden und Krisen entstehen. Gute Prävention bedeutet deshalb auch: planbare Dienste, ausreichend Erholung, echte Mitsprache und Wertschätzung, die sich im Alltag zeigt.
Ein gesünderes Arbeitsumfeld schützt nicht nur die einzelne Fachkraft. Es schützt auch Patienten, Teams und Einrichtungen. Denn wer dauerhaft überreizt ist, kann auf Dauer weder sicher noch mit innerer Stabilität arbeiten.
Prävention ist kein Luxus für ruhige Zeiten. Prävention ist die Grundlage dafür, dass Pflegekräfte ihren Beruf langfristig ausüben können.
Ein persönlicher Präventionscheck
Fragen Sie sich ehrlich:
| Frage | Warnsignal |
|---|---|
| Kann ich außerhalb der Arbeit abschalten? | Wenn nicht, läuft das System oft dauerhaft auf Alarm |
| Schlafe ich erholsam? | Wiederkehrende Schlafprobleme sind ein frühes Zeichen |
| Merke ich Verspannungen oder Kopfschmerzen als Dauerzustand? | Der Körper speichert Überlastung häufig muskulär |
| Fühle ich mich im Dienst planlos getrieben? | Anhaltendes Getriebensein zehrt stark am Nervensystem |
| Spreche ich offen über Belastung? | Schweigen verstärkt oft den Druck |
Wenn mehrere Antworten problematisch ausfallen, ist das kein Urteil über Ihre Belastbarkeit. Es ist eine Einladung, Bedingungen und Gewohnheiten ernsthaft zu verändern.
Häufig gestellte Fragen zu Nervenzusammenbrüchen
Wie fühlen sich nervenzusammenbruch körperliche symptome typischerweise an
Oft sehr körperlich und sehr real. Viele beschreiben Herzrasen, Brustenge, Schwitzen, Zittern, Mundtrockenheit, starke innere Unruhe oder das Gefühl, nicht mehr klar denken zu können. Manche erleben zusätzlich Schlafstörungen, Muskelverspannungen oder anhaltende Erschöpfung.
Ist ein Nervenzusammenbruch dasselbe wie Burnout
Nein. Burnout beschreibt eher einen schleichenden Erschöpfungsprozess. Ein Nervenzusammenbruch wird meist als akute Krise erlebt, in der das bisherige Funktionieren nicht mehr gelingt. Beides kann zusammenhängen, ist aber nicht dasselbe.
Muss ich bei Brustschmerzen immer zum Arzt
Ja, Brustschmerzen sollten immer ernst genommen und medizinisch eingeordnet werden. Niemand sollte selbst entscheiden, dass es „nur Stress“ ist. Das gilt auch dann, wenn Sie medizinisch geschult sind.
Kann man noch arbeiten, obwohl man betroffen ist
Manche Menschen funktionieren nach außen zunächst weiter. Das heißt aber nicht, dass sie arbeitsfähig im eigentlichen Sinn sind. Wenn Konzentration, Schlaf, Stabilität und Belastbarkeit deutlich eingeschränkt sind, braucht es ärztliche Einschätzung und oft eine Pause.
Woran erkennen Angehörige frühe Warnzeichen
Häufig an Veränderungen im Alltag. Die Person schläft schlecht, ist gereizter, zieht sich zurück, vergisst Dinge oder wirkt trotz Ruhe dauerhaft angespannt. Gerade stille Verläufe fallen eher durch Muster als durch einzelne dramatische Momente auf.
Was sollte ich im akuten Moment nicht tun
Nicht bagatellisieren, nicht drängen, nicht moralisieren. Sätze wie „Du musst dich nur zusammenreißen“ helfen nicht. Besser sind Ruhe, ein sicherer Rahmen, medizinische Abklärung bei unklaren Beschwerden und anschließend echte Unterstützung.
Wird so etwas wieder ganz besser
Viele Menschen erholen sich gut, wenn sie die Krise ernst nehmen und passende Hilfe bekommen. Wichtig ist nicht nur das Abklingen der Symptome, sondern auch die Frage, was sich an Belastung, Grenzen und Arbeitsbedingungen ändern muss.
Ist eine Krankschreibung ein Zeichen von Schwäche
Nein. Eine Krankschreibung kann ein notwendiger Schutz sein, damit sich das Nervensystem stabilisieren kann. Wer ernsthafte Warnzeichen ignoriert, schiebt das Problem oft nur weiter vor sich her.
Wenn Sie als Pflegefachkraft, OTA oder Intensivkraft nicht nur Symptome ernst nehmen, sondern auch Ihre Arbeitsbedingungen aktiv verbessern möchten, lohnt sich ein unverbindlicher Blick auf Personal 1 Personalservice GmbH. Dort finden Sie planbare Modelle wie 35h, 17/13, Netto-Garantie, 42 Tage, Dienstwagen und den Pflege-Campus mit >100 Kursen. Für Bewerbende gilt ein 24h Rückruf. Für Einrichtungen gibt es Unterstützung bei kurzfristigem und planbarem Personalbedarf. Hinweis: P1-Angaben; keine Tariftabelle und kein Tarifvergleich.



