Sie kennen diesen Moment wahrscheinlich. Es ist kurz nach Dienstende, Sie sitzen im Auto oder in der Bahn, und der Tag läuft noch einmal durch den Kopf. Nicht die Dokumentation. Nicht die Medikation. Sondern der Blick einer Bewohnerin, die beim Abschied Ihre Hand festgehalten hat. Oder der Patient, der zu Ihnen sagte, dass er nur mit Ihnen über seine Angst sprechen könne.
Genau dort beginnt das Thema nähe und distanz in der pflege. Nicht als Theorie aus dem Unterricht, sondern mitten im Alltag. In jeder Übergabe, in jedem Zimmer, in jeder Berührung. Wer pflegt, arbeitet mit Fachwissen. Aber immer auch mit Beziehung.
Die Schwierigkeit ist nicht, ob Nähe oder Distanz richtig ist. Die Schwierigkeit ist, wann wie viel von beidem gebraucht wird. Zu viel Nähe kann erschöpfen. Zu viel Distanz kann kalt wirken. Die gute Nachricht ist: Diese Balance ist kein Talent, das man entweder hat oder nicht hat. Sie ist eine professionelle Fähigkeit. Und sie lässt sich trainieren.
Der schmale Grat zwischen Empathie und Selbstschutz
Eine Pflegefachkraft in der Frühschicht. Eine ältere Dame möchte nicht gewaschen werden, lässt aber dieselbe Handlung zu, wenn genau diese eine Pflegekraft da ist. Das fühlt sich erst einmal gut an. Man spürt Vertrauen, Beziehung, vielleicht sogar ein wenig Stolz. Nach einigen Wochen merkt die Kollegin jedoch, dass sie innerlich kaum noch Abstand findet. Sie denkt auch zu Hause an die Dame, fühlt sich bei Ausfall verantwortlich und springt immer wieder über die eigenen Grenzen.
So entsteht Überlastung oft nicht plötzlich, sondern leise. Aus etwas Gutem wird Schritt für Schritt etwas Schweres.

Gerade in der ambulanten und häuslichen Versorgung ist das besonders spürbar. In Deutschland werden etwa 80 Prozent der rund 5,7 Millionen pflegebedürftigen Personen zu Hause versorgt, wobei fast eine Million von ambulanten Diensten betreut werden. Dadurch spielt sich Pflege oft in einem sehr persönlichen Umfeld ab, in dem die Balance von Nähe und Distanz besonders anspruchsvoll wird, wie der Beitrag zu Distanz und Nähe in der Pflege beschreibt.
Wenn Menschlichkeit an die eigenen Grenzen kommt
Pflege ohne Empathie funktioniert nicht. Menschen merken sofort, ob Sie sie nur versorgen oder wirklich wahrnehmen. Gleichzeitig ist Empathie kein Auftrag zur Selbstaufgabe.
Viele verwechseln an dieser Stelle zwei Dinge:
- Mitfühlen bedeutet, den anderen ernst zu nehmen.
- Mitleiden bedeutet, innerlich mit in den Schmerz hineingezogen zu werden.
Das ist nicht dasselbe. Professionelle Pflege braucht das erste. Das zweite macht auf Dauer krank.
Merksatz aus der Praxis: Sie sind nicht kalt, wenn Sie Grenzen setzen. Sie sorgen dafür, dass Ihre Zuwendung verlässlich bleibt.
Warum dieses Thema zur Fachlichkeit gehört
Manche sagen: "Ich bin halt nah am Menschen." Das ist ehrenwert, aber noch kein beruflicher Kompass. In der Pflege braucht Beziehung eine fachliche Form. Deshalb helfen Standards, Sprache und Reflexion. Wer verstehen möchte, wie Beziehungsarbeit in der Pflege grundsätzlich professionell gefasst wird, findet eine gute Einordnung bei den Expertenstandards in der Pflege.
Der Kern ist einfach. Nähe schafft Vertrauen. Distanz schützt Würde, Klarheit und die eigene Gesundheit. Beides gehört zusammen. Nicht gegeneinander, sondern im richtigen Verhältnis.
Was bedeutet professionelle Nähe und Distanz wirklich
Wenn ich das Thema mit Kursteilnehmenden bespreche, nutze ich oft ein Bild. Professionelle Beziehung ist wie ein therapeutischer Tanz. Mal treten Sie einen Schritt näher, weil ein Mensch Sicherheit braucht. Mal gehen Sie einen Schritt zurück, weil Autonomie, Schamgrenzen oder Ihre eigene innere Stabilität Raum brauchen.
Der Fehler liegt fast nie im Schritt nach vorn oder nach hinten. Der Fehler liegt darin, den Takt der Situation nicht mehr wahrzunehmen.
Nähe ist nicht Freundschaft
Professionelle Nähe heißt: Sie sind zugewandt, aufmerksam und verlässlich. Sie hören zu, erklären verständlich, merken Unsicherheit, schaffen Orientierung. Der andere Mensch soll sich gesehen fühlen.
Aber professionelle Nähe ist keine private Bindung. Sie ersetzt keine Familie, keine Freundschaft und keine Partnerschaft. Wenn Pflegekräfte versuchen, diese Rollen mit zu übernehmen, verschwimmen Aufträge. Dann wird aus Hilfe schnell Verstrickung.
Ein einfaches Beispiel. Eine Bewohnerin erzählt Ihnen von ihrer Einsamkeit. Professionelle Nähe bedeutet, dass Sie das ernst nehmen, zuhören und überlegen, welche Unterstützung sinnvoll ist. Unprofessionell wird es, wenn Sie versprechen, privat vorbeizukommen oder sich emotional so binden, dass Sie sich für das ganze Lebensglück der Person zuständig fühlen.
Distanz ist nicht Kälte
Professionelle Distanz wird oft missverstanden. Manche hören das Wort und denken an Abwehr, Härte oder Gleichgültigkeit. Gemeint ist aber etwas anderes. Distanz schafft einen inneren Arbeitsraum. Sie hilft Ihnen, klar zu bleiben, gute Entscheidungen zu treffen und Grenzen zu achten.
Das zeigt sich oft in kleinen Dingen:
| Situation | Unklare Reaktion | Professionelle Reaktion |
|---|---|---|
| Patient fragt nach privaten Problemen | Sie erzählen viel von sich | Sie bleiben freundlich, aber beim beruflichen Rahmen |
| Angehörige werden fordernd | Sie fühlen sich persönlich angegriffen | Sie hören zu, benennen Anliegen und bleiben sachlich |
| Jemand sucht ständige Exklusivität | Sie machen Ausnahmen nur aus schlechtem Gewissen | Sie bleiben verlässlich, aber für alle gleich fair |
Der Tanz braucht Haltung
Im Alltag fragen sich viele: "Bin ich jetzt zu nah oder schon zu distanziert?" Die bessere Frage lautet: Dient mein Verhalten gerade dem Menschen und dem Pflegeziel?
Eine gute Prüffrage ist:
- Hilft meine Nähe dem Gegenüber wirklich?
- Wahrt meine Distanz Würde und Klarheit?
- Kann ich nach dem Dienst innerlich wieder loslassen?
Wer ethische Grundlagen hinter diesem Spannungsfeld nachlesen möchte, findet im ICN-Ethikkodex für die Pflege eine hilfreiche Orientierung. Nicht als starres Regelwerk, sondern als Erinnerung daran, dass Pflege immer Beziehung und Verantwortung zugleich ist.
Gute Pflege ist weder kumpelhaft noch kühl. Sie ist menschlich, bewusst und begrenzt.
Warum die richtige Balance über Ihre Gesundheit entscheidet
Ein Ungleichgewicht bei nähe und distanz in der pflege ist kein kleines Wohlfühlthema. Es betrifft Ihre Belastbarkeit, Ihre Arbeitsfähigkeit und die Qualität Ihrer Entscheidungen. Wenn Pflegekräfte zu wenig Abstand finden, tragen sie Gespräche, Konflikte und Schicksale oft noch stundenlang mit sich herum. Wer dagegen zu viel Distanz aufbaut, arbeitet zwar vielleicht funktional, verliert aber den Zugang zum Menschen.
Beides hat Folgen.
Wenn Nähe kippt
Zu viel Nähe zeigt sich selten spektakulär. Häufig beginnt es mit Sätzen wie: "Ich bin eben die Einzige, die an ihn rankommt." Oder: "Ich kann die Familie doch jetzt nicht alleinlassen." Das wirkt zunächst engagiert. In Wahrheit verlagert sich Verantwortung zunehmend in Ihre Person.
Ein Ungleichgewicht im Nähe-Distanz-Verhältnis gilt als Risikofaktor für Burnout. In Daten aus Dortmund berichten bis zu 40 Prozent der Pflegekräfte Erschöpfung durch fehlende professionelle Distanz, und eine zu enge Annäherung kann die Stresshormone bei Pflegenden um 25 bis 40 Prozent erhöhen, wie die Präsentation von Bürk zu Nähe und Distanz im Pflegekontext zusammenfasst.
Das ist wichtig, weil es ein verbreitetes Missverständnis auflöst. Erschöpfung entsteht nicht nur durch Personalmangel oder Schichtdienst. Sie entsteht auch durch ungefilterte emotionale Daueranspannung.
Wenn Distanz kalt wird
Das Gegenstück ist die Schutzmauer. Manche Pflegekräfte reagieren auf Überlastung, indem sie nur noch funktionieren. Kurz, korrekt, technisch. Das ist verständlich, aber riskant. Menschen in pflegerischen Situationen sind oft abhängig, beschämt, orientierungslos oder verängstigt. Wenn sie dann nur Routine spüren, fehlt die tragende Beziehung.
Anzeichen für zu viel Distanz sind oft:
- Gespräche ohne Kontakt statt Gespräche mit echtem Gegenüber
- Berührungen ohne Ankündigung statt achtsamer Vorbereitung
- Abwehr von Gefühlen statt professioneller Einordnung
Gesundheit braucht Regulation
Die Lösung liegt nicht in "mehr Härte". Sie liegt in Regulation. Gute Pflegekräfte lernen, sich innerlich zu sortieren. Sie nehmen Gefühle wahr, aber sie lassen sich nicht von ihnen führen. Sie bleiben empathisch, ohne die Last des ganzen Systems auf die eigenen Schultern zu laden.
Dabei ist es sinnvoll, Warnzeichen ernst zu nehmen:
- Sie denken nach Feierabend ständig an einzelne Fälle.
- Sie fühlen sich unverzichtbar und gleichzeitig ausgelaugt.
- Sie werden gereizt, zynisch oder innerlich taub.
- Sie ziehen sich privat zurück, weil emotional nichts mehr übrig ist.
Wenn Sie sich darin wiedererkennen, ist das kein persönliches Versagen. Es ist ein Signal. Unterstützung und Erholung sind dann keine Kür, sondern notwendig. Einen hilfreichen Zugang zum Thema Belastungsfolgen finden Sie bei Erholungszeit nach Nervenzusammenbruch.
Wer professionell Abstand halten kann, pflegt nicht schlechter. Meist pflegt er klarer, ruhiger und langfristig menschlicher.
Das Distanzzonen-Modell als Ihr persönlicher Kompass
Im Pflegealltag hilft ein klares Bild mehr als ein abstrakter Appell. Genau dafür eignet sich das Distanzzonen-Modell. Es ordnet räumliche Nähe und macht sichtbar, wann welcher Abstand stimmig ist. In Deutschland gilt dieses Modell als anerkannte Grundlage professionellen Handelns und ist unter anderem im Expertenstandard zur Beziehungsgestaltung bei Menschen mit Demenz verankert. Dort wird betont, dass die intime Distanz von 0 bis 60 cm nur mit Erlaubnis für notwendige Pflegehandlungen betreten werden soll und die persönliche Distanz von 0,6 bis 1,5 m für Gespräche geeignet ist, wie der DNQP-Auszug zum Expertenstandard beschreibt.
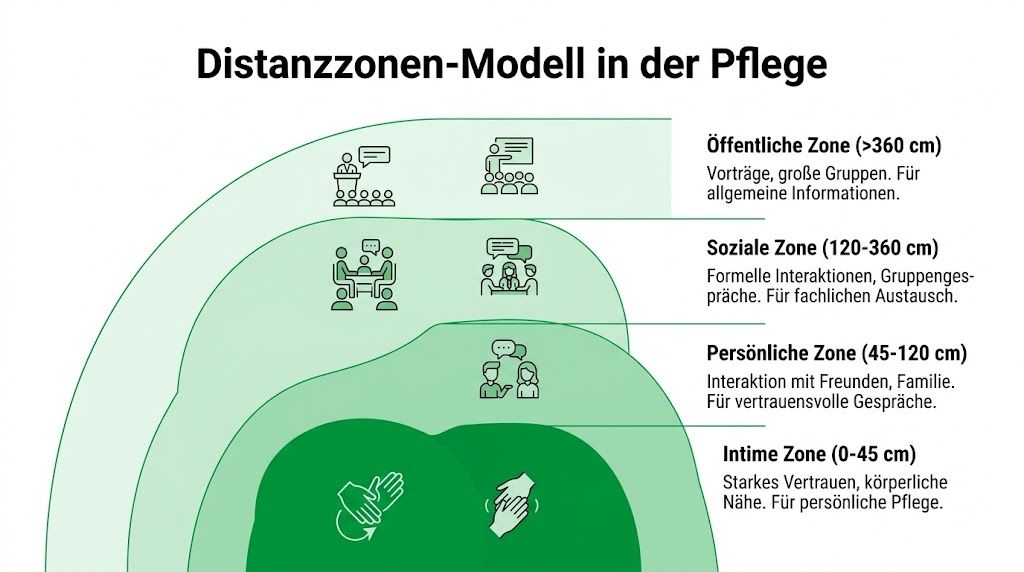
Die intime Zone
Hier geht es um Körperpflege, Intimhygiene, Lagern, Wundversorgung, Hilfe beim Anziehen. Diese Zone ist hochsensibel. Fachlich mag die Handlung nötig sein. Für die pflegebedürftige Person bleibt sie trotzdem ein Eingriff in die Privatsphäre.
Darum gilt im Alltag:
- Ankündigen statt einfach machen
- Einwilligung einholen verbal oder, wenn nötig, über gut beobachtete nonverbale Signale
- Schrittweise erklären, was gleich passiert
- Scham schützen durch Abdecken, ruhige Sprache und zügiges, sicheres Handeln
Ein Satz wie "Ich helfe Ihnen jetzt beim Waschen des Oberkörpers, ist das in Ordnung?" verändert die ganze Situation. Nicht, weil er Zeit kostet, sondern weil er Würde sichert.
Die persönliche und soziale Zone
Die persönliche Zone eignet sich für Anamnesegespräche, Erklärungen, motivierende Gespräche oder kurze Rückfragen. Hier entsteht oft Vertrauen, ohne dass der andere sich bedrängt fühlt. Eine Armlänge Abstand ist in vielen Situationen ein guter Ausgangspunkt.
Die soziale Zone ist hilfreich bei Übergaben, Teamabsprachen, Gesprächen mit Angehörigen auf dem Flur oder bei formelleren Kontakten. Sie schafft Struktur und reduziert unnötige emotionale Übertragung.
| Zone | Typische Situation | Worauf Sie achten sollten |
|---|---|---|
| Intime Zone | Körperpflege, Mobilisation, Wundversorgung | Zustimmung, Ankündigung, Schamgrenzen |
| Persönliche Zone | Beratung, Gespräch, Beobachtung | Blickkontakt, ruhige Stimme, keine Bedrängung |
| Soziale Zone | Teamkommunikation, formelle Gespräche | Klarheit, Professionalität, Schutzraum |
| Öffentliche Zone | Gruppenangebote, Schulungen | Verständlichkeit, Übersicht, allgemeine Information |
Menschen reagieren unterschiedlich
Das Modell ist kein Zollstock. Es ist ein Kompass. Menschen mit Demenz, traumatischen Erfahrungen, Schmerzen oder starker Unsicherheit reagieren oft anders auf Nähe. Manche brauchen mehr Abstand, andere mehr sichtbare Präsenz. Entscheidend ist, dass Sie wahrnehmen, wie Ihr Gegenüber auf Stimme, Blick, Haltung und Bewegung reagiert.
Abstand ist nicht nur eine Frage von Zentimetern. Er ist auch eine Frage von Respekt.
Konkrete Strategien für Ihren Pflegealltag
Theorie hilft. Im Dienst brauchen Sie Handgriffe. Nicht für die Dokumentation, sondern für die Beziehung. Die folgenden Strategien haben sich in der Praxis bewährt, weil sie nicht künstlich wirken. Sie sind schlicht umsetzbar.

Sprache, die Nähe schafft und Grenzen hält
Viele Grenzprobleme entstehen nicht aus böser Absicht, sondern aus unklarer Kommunikation. Deshalb lohnt es sich, Standardsätze zu entwickeln, die warm und eindeutig zugleich sind.
Bei emotionalem Druck
Statt: "Ich kümmere mich schon um alles."
Besser: "Ich sehe, dass Sie das belastet. Wir schauen jetzt gemeinsam, was heute möglich ist."Bei privaten Fragen
Statt: ausführlich von sich zu erzählen
Besser: "Danke, dass Sie fragen. Heute geht es um Sie und das, was Sie brauchen."Bei unangemessener Vereinnahmung
Statt: nachzugeben aus schlechtem Gewissen
Besser: "Ich bin für Sie da. Gleichzeitig muss ich auch die anderen Patientinnen und Patienten gut versorgen."
Verhalten, das Sie innerlich schützt
Nicht alles entscheidet sich im Gespräch. Vieles entscheidet sich in Ihren kleinen Routinen vor, während und nach der Schicht.
Eine einfache Selbstprüfung am Ende eines Einsatzes kann lauten:
- Was gehört fachlich zu mir?
- Was gehört zur Lebensgeschichte des anderen?
- Was muss ich dokumentieren oder im Team weitergeben, statt es allein zu tragen?
Das wirkt unscheinbar, verhindert aber, dass Fälle innerlich "anhaften".
Manche Belastungen lösen sich nicht durch Stärke, sondern durch gute Abgrenzung.
Ein zweiter wichtiger Hebel ist Teamreflexion. Schwierige Begegnungen sollten nicht im Kopf kreisen, wenn sie in einer Übergabe oder kurzen Nachbesprechung sortiert werden können. Gerade Konflikte mit Kolleginnen und Kollegen machen Grenzen oft zusätzlich porös. Wenn Sie merken, dass Teamdynamiken Ihre Kraft auffressen, kann der Beitrag Kollegin macht mich krank ein hilfreicher Impuls sein.
Vorher und nachher im Alltag
Ein paar typische Situationen zeigen den Unterschied besonders deutlich:
| Alltagsszene | Ungünstig | Hilfreicher |
|---|---|---|
| Bewohnerin weint oft bei Ihnen | Sie trösten lange allein und nehmen alles mit nach Hause | Sie hören zu, bleiben präsent und holen bei Bedarf weitere Unterstützung dazu |
| Angehöriger ruft ständig Sie direkt an | Sie werden private Anlaufstelle | Sie verweisen freundlich auf abgesprochene Kommunikationswege |
| Patient lehnt Pflege ab | Sie drängen aus Zeitnot | Sie kündigen an, bieten Wahlmöglichkeiten und kommen wenn möglich noch einmal |
Später im Dienst oder nach Feierabend hilft oft ein bewusstes Übergangsritual. Hände waschen mit dem inneren Satz: "Der Dienst ist zu Ende." Eine kurze Notiz. Ein paar Minuten ohne Handy. Das klingt schlicht, markiert aber psychologisch eine Grenze.
Für viele ist auch ein kurzer fachlicher Input hilfreich. Dieses Video greift das Spannungsfeld aus einer praxisnahen Perspektive auf:
Die Rolle von Führungskräften und Arbeitsmodellen
Die beste Pflegekraft kann Nähe und Distanz nicht dauerhaft gut regulieren, wenn das System ständig dagegen arbeitet. Wer in permanenten Ausfällen, spontanen Dienstplanänderungen und emotionaler Daueranspannung steckt, hat weniger inneren Spielraum für gute Beziehungsarbeit. Deshalb ist nähe und distanz in der pflege nie nur ein persönliches Thema. Es ist auch eine Führungsaufgabe.

Was gute Führung konkret tut
Führungskräfte beeinflussen täglich, ob Pflegekräfte sich mit Grenzfragen allein fühlen oder getragen. Hilfreich sind keine Hochglanzleitbilder, sondern verlässliche Strukturen.
Dazu gehören zum Beispiel:
- Reflexionsräume durch Supervision, Intervision oder kurze Fallbesprechungen
- klare Rückendeckung bei Grenzverletzungen durch Angehörige oder Patientinnen und Patienten
- regelmäßige Schulung zu Kommunikation, Deeskalation und Selbstfürsorge
- saubere Prozesse, damit nicht alles an einzelnen Personen hängen bleibt
Wer systemisch über Entlastung nachdenken möchte, findet bei Pflegenotstand und Lösungen eine weiterführende Perspektive auf Rahmenbedingungen und Verantwortung.
Warum Arbeitsmodelle mehr sind als Organisation
Arbeitszeitmodelle wirken direkt auf die Fähigkeit zur professionellen Distanz. Wenn Dienste planbar sind, Erholungszeit gesichert ist und Belastung nicht ständig eskaliert, fällt inneres Regulieren leichter. Dann müssen Pflegekräfte nicht jeden Tag im Überlebensmodus arbeiten.
Eine datenbasierte Analyse beschreibt diesen Zusammenhang ausdrücklich: Eine Studie der DAK-Gesundheit aus 2025 deutet darauf hin, dass Zeitarbeitskräfte seltener ausbrennen, da Rotation eine natürliche Distanz schaffen kann. Flexible Modelle wie eine 35-Stunden-Woche oder das 17/13-Modell können den emotionalen Stress reduzieren und die Resilienz stärken, wie der Beitrag zur Bedeutung von Nähe und Distanz in der Pflege ausführt.
Das ist ein wichtiger Gedanke. Distanz entsteht nicht nur durch innere Reife. Sie wird auch durch äußere Bedingungen ermöglicht.
Wer nie Luft bekommt, kann keine saubere Grenze halten.
Fortbildung gehört ebenfalls dazu. Wenn Teams Beziehungsgestaltung nur intuitiv lösen sollen, entstehen Missverständnisse. Wenn sie Sprache, Modelle und Fallarbeit trainieren, gewinnen sie Handlungssicherheit. Dann wird aus einem diffusen Bauchgefühl ein professionelles Können.
Häufige Fragen zu Nähe und Distanz in der Pflege
Darf ich einem Patienten oder einer Bewohnerin die Hand halten
Ja, wenn die Situation es trägt und die Person das möchte. Entscheidend ist nicht die Geste an sich, sondern Einverständnis, Kontext und Wirkung. Beobachten Sie Mimik, Körperspannung und Reaktion. Fragen Sie wenn möglich kurz nach. Eine achtsame Berührung kann beruhigen. Eine ungefragte Berührung kann Grenzen verletzen.
Was mache ich, wenn jemand mich nur für sich haben will
Bleiben Sie freundlich und klar. Exklusive Bindungen entstehen oft aus Angst, Unsicherheit oder Kontrollbedürfnis. Antworten Sie verbindlich, aber nicht exklusiv. Sagen Sie zum Beispiel, dass Sie da sind, gleichzeitig aber im Team arbeiten und alle Menschen zuverlässig versorgt werden. So bleiben Sie nah, ohne sich vereinnahmen zu lassen.
Woran merke ich, dass ich zu nah dran bin
Ein ernstes Warnsignal ist, wenn Sie Fälle mit nach Hause nehmen, sich übermäßig verantwortlich fühlen oder gedanklich kaum abschalten können. Auch Schuldgefühle bei freien Tagen sprechen oft dafür, dass die professionelle Grenze verrutscht ist. Dann hilft Reflexion im Team, klare Kommunikation und im Zweifel bewusste Entlastung.
Wie erkläre ich Distanz, ohne unfreundlich zu wirken
Am besten nicht abstrakt, sondern konkret. Sagen Sie nicht: "Ich brauche mehr Distanz." Sagen Sie lieber, was professionell sinnvoll ist. Etwa: "Ich bespreche das gern mit Ihnen in Ruhe nach der Versorgung" oder "Für diese Frage holen wir die zuständige Kollegin dazu." Das wirkt nicht abweisend, sondern strukturiert und respektvoll.
Wenn Sie als Pflegefachkraft einen Arbeitsplatz suchen, an dem professionelle Haltung nicht nur gefordert, sondern durch gute Rahmenbedingungen möglich wird, lohnt sich ein Blick auf Personal 1 Personalservice GmbH. Dort finden Sie planbare Modelle wie 35h, 17/13, Netto-Garantie, 42 Tage Urlaub, Dienstwagen und den Pflege-Campus mit über 100 Kursen. Fortbildung gilt als vergütete Arbeitszeit. Für Einrichtungen mit Personalbedarf gibt es ebenfalls passende Lösungen. Wenn Sie mehr Planbarkeit, mehr Wertschätzung und ein Modell suchen, das zu Ihrem Leben passt, sichern Sie sich ein kostenloses Informationsgespräch. Hinweis: P1-Angaben; keine Tariftabelle und kein Tarifvergleich.



